Cứu sống bệnh nhân xuất huyết tiêu hóa nặng do tăng áp tĩnh mạch cửa và dị dạng mạch hiếm gặp
Năm 2021, trong đợt dịch Covid-19, anh Q.P.T. (sinh năm 1987, ngụ xã Trần Phán, huyện Đầm Dơi, tỉnh Cà Mau) được chẩn đoán tắc tĩnh mạch cửa (hệ tĩnh mạch dẫn máu từ ruột về gan) do huyết khối và đã được điều trị bằng thuốc chống đông máu trong 6 tháng. Tưởng chừng bệnh đã khỏi, anh T. quay lại cuộc sống thường ngày và ngừng điều trị. Tuy nhiên, sáng 14/12/2024, khi đang công tác tại TP.HCM, anh T. đột ngột đau bụng dữ dội quanh rốn, đi tiêu ra máu đỏ với lượng lớn, kèm chóng mặt và cảm giác sắp ngất. Anh được gia đình đưa đến cấp cứu tại Bệnh viện Nhân dân Gia Định trong tình trạng thiếu máu nặng, huyết áp tụt và lơ mơ.
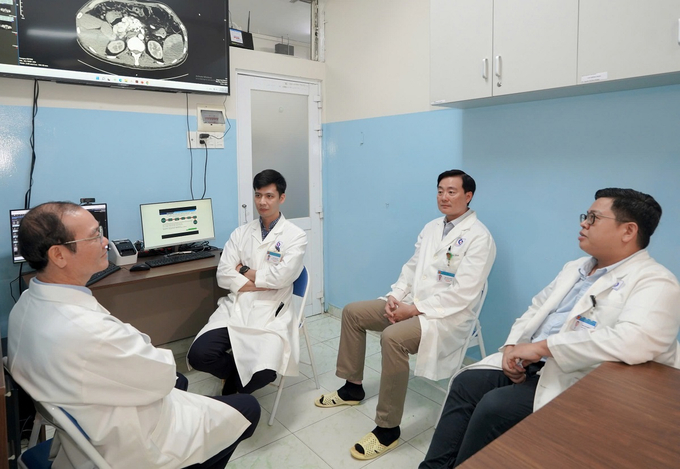
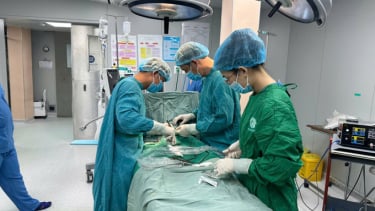
Các bác sĩ hội chẩn để đưa ra chiến lược xử trí toàn diện cho bệnh nhân T. (Ảnh: BVCC)
Ngay lập tức, anh T. được hồi sức chống sốc do mất máu, đồng thời thực hiện các phương pháp chẩn đoán hình ảnh để xác định nguyên nhân chảy máu tiêu hóa. Kết quả chụp cắt lớp vi tính (CT scan) phát hiện tắc mạn tính tĩnh mạch cửa và chuyển dạng xoang hang ở vùng rốn gan. Nguyên nhân chính gây chảy máu là do dị dạng và thông nối động - tĩnh mạch ruột lan tỏa, làm giãn các nhánh tĩnh mạch mạc treo ruột. Sau khi được tiêm thuốc giảm áp lực tĩnh mạch cửa và nội soi đường tiêu hóa dưới để cầm máu, huyết áp của anh T. dần ổn định. Tuy nhiên, chảy máu tiêu hóa tái phát chỉ sau chưa đầy 48 giờ, khiến huyết áp lại tụt dù đã truyền máu tích cực.
Trước tình huống nguy cấp, các chuyên khoa Nội Tiêu hóa, Ngoại Tiêu hóa, Ngoại Lồng ngực Mạch máu, Can thiệp Nội mạch, Hồi sức Tim mạch, Hồi sức Cấp cứu, và Gây mê Hồi sức đã hội chẩn để đưa ra chiến lược xử trí toàn diện. Mục tiêu là kiểm soát triệt để nguyên nhân chảy máu, đồng thời lập kế hoạch điều trị thuốc chống đông máu sớm trong giai đoạn chu phẫu nhằm ngăn ngừa tái phát.
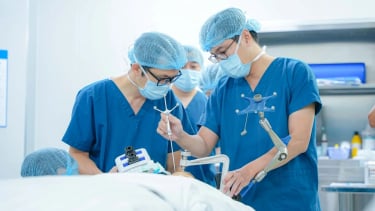
Nhận định đây là trường hợp hiếm gặp, Ban Giám đốc bệnh viện đã thông qua hội đồng chuyên môn và quyết định thực hiện phẫu thuật với sự phối hợp chặt chẽ giữa các chuyên gia phẫu thuật và can thiệp nội mạch. Cuộc phẫu thuật kéo dài từ 8 giờ sáng đến 8 giờ tối với sự tham gia của 4 ê kíp bác sĩ.
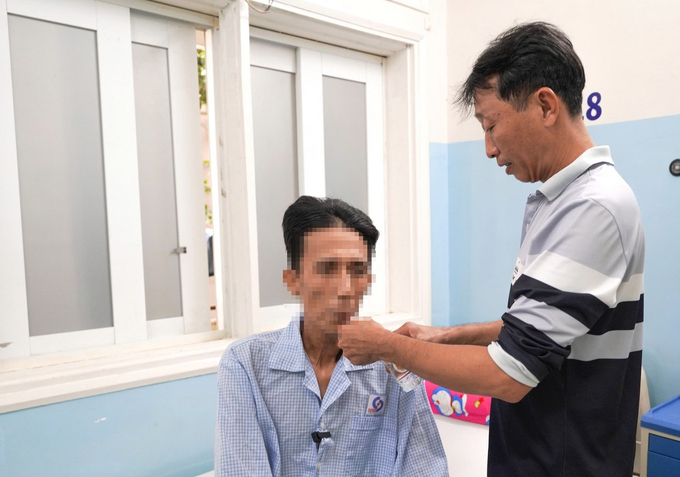
Sau 2 tuần phẫu thuật, anh T. đã ăn uống, phục hồi chức năng tiêu hoá gần như bình thường (Ảnh: BVCC)
BS.CK2 Vũ Ngọc Sơn, Trưởng kíp phẫu thuật tiêu hóa, chia sẻ: “Hơn 30 năm trong ngành, đây là ca bệnh hiếm mà chúng tôi lần đầu tiên điều trị. Cuộc phẫu thuật kéo dài hơn 12 giờ đòi hỏi sự tập trung cao độ. Vai trò của khoa Gây mê Hồi sức trong việc duy trì ổn định huyết áp là cực kỳ quan trọng. Đầu tiên, các bác sĩ phẫu thuật tiêu hóa mở bụng, bộc lộ vị trí dị dạng mạch máu, tạo điều kiện cho bác sĩ X quang can thiệp làm tắc đoạn tĩnh mạch bệnh lý. Tiếp đó, bác sĩ phẫu thuật mạch máu tạo cầu nối từ hệ tĩnh mạch cửa sang tĩnh mạch chủ nhằm giảm áp lực tối đa. Cuối cùng, gần 3 mét ruột non chứa dị dạng mạch máu được cắt bỏ để ngăn chảy máu tái phát”.
ThS.BS Trần Kim Hoa, bác sĩ khoa Hồi sức Tim mạch, cho biết thêm: “Hậu phẫu, chúng tôi theo dõi sát sao huyết động, tránh nguy cơ tăng tiền tải ở tim và khởi động kháng đông đúng thời điểm để giảm nguy cơ huyết khối. Dinh dưỡng và vật lý trị liệu phục hồi sau mổ cũng được cá nhân hóa kỹ lưỡng”.
Sau 2 tuần phẫu thuật, anh T. đã ăn uống, phục hồi chức năng tiêu hoá gần như bình thường, không còn chảy máu tiêu hoá và đã được điều trị thuốc chống đông máu ổn định.
BS.CK2 Lê Thị Kim Lý, Phó trưởng khoa Nội Tiêu hóa, giải thích: “Tắc tĩnh mạch cửa làm máu từ ruột về gan ứ lại, gây giãn tĩnh mạch và tăng áp lực, dẫn đến biến chứng nghiêm trọng. Trường hợp này là ca bệnh lâm sàng hiếm và đã được xử trí tối ưu. Tuy nhiên, bệnh nhân cần theo dõi dài hạn để đánh giá hiệu quả điều trị”.
Cao Ánh
- Sản phẩm vì sức khỏe
-
Yến Helen - Hành trình từ tâm huyết của một nhà giáo đến thương hiệu yến sào hàng đầu Châu Á
Từ bục giảng đến thương trường, hành trình của nữ doanh nhân Bùi Thị Hương, Chủ tịch Hội đồng quản trị Công ty TNHH Helen Solar (thương hiệu Yến Helen - Yến Khánh Hòa) là một câu chuyện truyền cảm hứng về nghị lực và khát vọng cống hiến cho sức khỏe cộng đồng.July 16 at 10:54 pm -
4 lối sống lành mạnh giúp giảm các triệu chứng tiền mãn kinh
Khi bước sang tuổi 40, cơ thể phụ nữ trải qua nhiều thay đổi sinh lý phức tạp trong giai đoạn tiền mãn kinh. Đây là thời kỳ "chuyển giao" với nhiều thách thức: thay đổi tâm trạng, tăng cân, rối loạn kinh nguyệt, mất khối cơ và giảm trao đổi chất.July 14 at 8:11 am -
Ký sinh trùng từ thú cưng, nguy cơ tiềm ẩn khiến hàng trăm trẻ mắc bệnh
Chỉ từ đầu năm đến nay, Bệnh viện Sản Nhi Nghệ An phát hiện gần 900 trẻ nhiễm giun, sán chó mèo. Nhiều trẻ đến khám trong tình trạng ngứa ngáy kéo dài, tổn thương đa cơ quan nhưng nhiều phụ huynh chủ quan, cho rằng chỉ là bệnh ngoài da và tự điều trị tại nhà…July 10 at 5:09 pm -
Hà Tĩnh ghi nhận ca sốt rét ngoại lai có nguy cơ phát sinh ca bệnh thứ cấp
Mới đây, trên địa bàn thôn Song Yên, xã Thiên Cầm ghi nhận trường hợp mắc sốt rét. CDC Hà Tĩnh thành lập đoàn công tác làm việc với chính quyền xã, Trạm Y tế về các biện pháp xử lý ổ bệnh. Đây là ca bệnh ngoại lai thứ 6 trên địa bàn tỉnh tính từ đầu năm đến nay.July 10 at 5:08 pm




 Từ khóa:
Từ khóa: